Objectifs 1.5 2.5 3.5 Accompagnement autonomie
Actions à mettre en place en EHPAD pour favoriser l’accompagnement à l’autonomie (selon recommandations HAS / ANESM et textes réglementaires) Voici un résumé opérationnel, structuré par axes : personne, professionnels, établissement, modalités pratiques et suivi.
OUTIL DE REPÉRAGE DES RISQUES DE PERTE D’AUTONOMIE OU DE SON AGGRAVATION
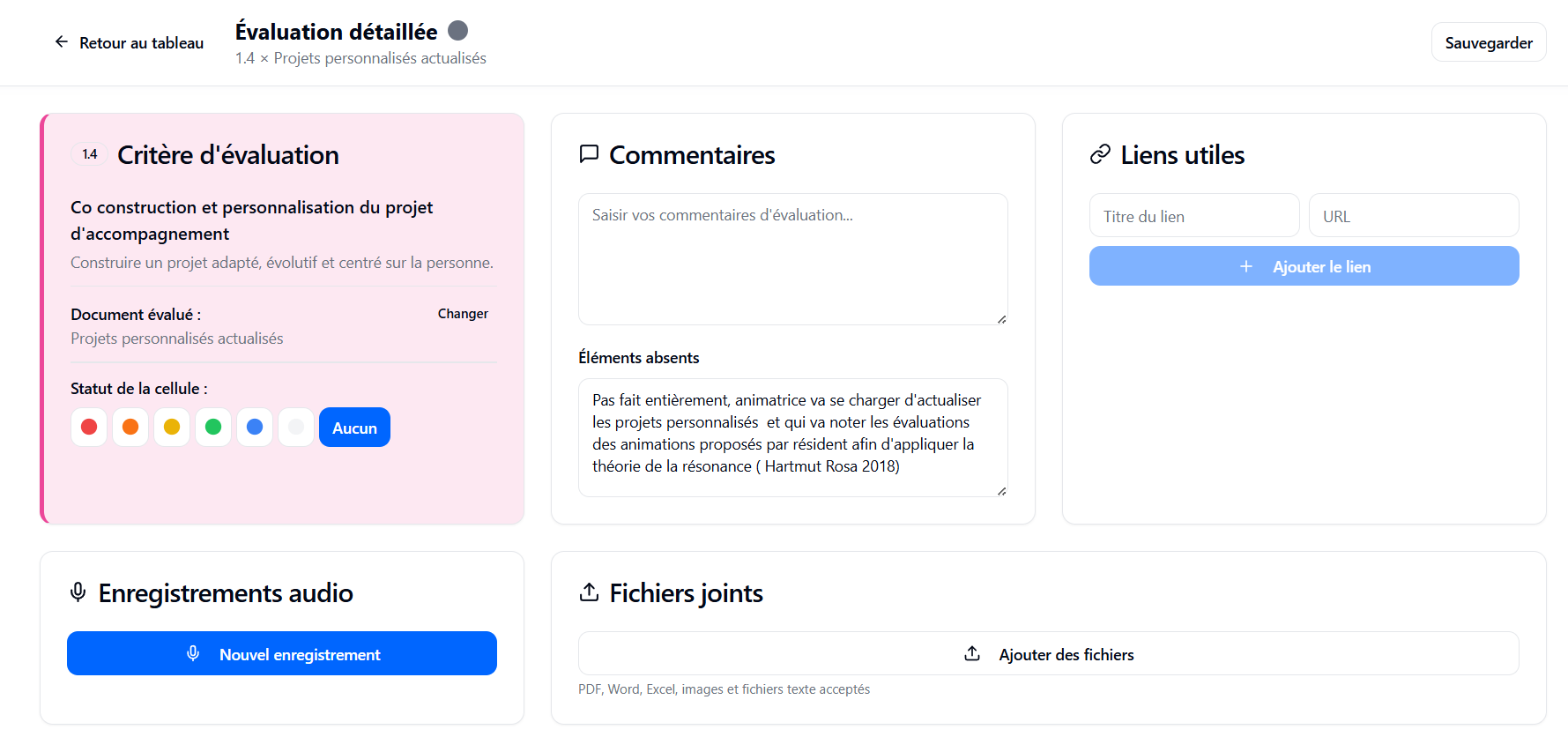
Personne : chaque résident doit bénéficier d’un projet individualisé co‑construit (projet personnalisé / document individuel de prise en charge) qui définit des objectifs concrets de maintien ou de restauration de l’autonomie, adaptés à ses capacités, ses désirs et son consentement. Il faut systématiser l’évaluation initiale et la réévaluation régulière (bilan gériatrique pluridisciplinaire, repérage des risques de perte d’autonomie) afin d’identifier chutes, dénutrition, déficiences sensorielles, iatrogénie médicamenteuse, isolement et troubles cognitifs, puis définir des actions ciblées (rééducation, adaptation des aides techniques, stimulations d’activités). La personne doit être informée de ses droits, sollicitée sur ses choix (consentement éclairé, directives anticipées) et impliquée dans les décisions qui la concernent ; l’entourage et les aidants sont associés au projet et orientés vers des dispositifs de répit si besoin.
Professionnels : former et soutenir les équipes sur la personnalisation (élaboration et suivi des projets personnalisés), le repérage des fragilités (outils HAS d’identification des risques), la communication adaptée (CAA, formats FALC, pictogrammes), la bientraitance, la prévention des chutes et de la dénutrition, et la gestion du risque médicamenteux (conciliations, revues pharmaceutiques). Mettre en place des référents (médecin coordonnateur pour l’évaluation gériatrique, référent activité physique, référent qualité ou coordination) et organiser des réunions pluridisciplinaires fréquentes pour définir et suivre les objectifs d’autonomie.
Etablissement / organisation : intégrer la stratégie « autonomie » dans le projet d’établissement et le règlement de fonctionnement, formaliser des parcours (prévention — intervention — réadaptation), et nouer des partenariats territoriaux (kinésithérapeutes externes, équipes mobiles, ARS, acteurs de l’habitat et du lien social). Déployer des actions structurées : programme de prévention des chutes avec activité physique adaptée, stratégie nutritionnelle (dépistage et prise en charge de la dénutrition), sécurisation du circuit du médicament et révision des prescriptions, repérage et prise en charge des déficiences sensorielles, et création d’espaces favorisant la vie sociale (tiers‑lieu, espaces de calme). Instaurer ou renforcer les instances de participation (conseil de la vie sociale, recueil du point de vue des résidents).
Modalités pratiques et interventions prioritaires : réaliser un repérage systématique des risques de perte d’autonomie à l’admission et semestriellement, formaliser le plan d’intervention personnalisé avec objectifs mesurables, proposer des séances régulières d’activité physique prescrite (prévention des chutes et entretien des capacités), engager des interventions non‑médicamenteuses pour troubles neurocognitifs, revoir périodiquement la iatrogénie médicamenteuse et réduire les mesures restrictives, mettre à disposition d’aides techniques adaptées et assurer l’accès à la communication alternative si nécessaire. Prévoir des actions de lutte contre l’isolement : sorties, maintien des liens familiaux, animation sociale centrée sur les capacités et envies des résidents.
Suivi, évaluation et qualité : documenter dans le dossier individuel les évaluations, les objectifs et les actions menées ; définir indicateurs locaux (prévalence des chutes graves, taux de dénutrition, proportion de projets personnalisés actualisés, revues médicamenteuses réalisées, satisfaction des résidents/aidants) et piloter un plan d’amélioration continue. Mettre en place des revues de pratiques, analyser événements indésirables, et recueillir régulièrement le point de vue des personnes hébergées pour ajuster les actions.
Cadre juridique / obligations : respecter les exigences de consentement éclairé, formaliser le contrat de séjour/document individuel de prise en charge, garantir la participation des résidents (CVS ou autres formes), assurer formation continue et intégration des nouveaux professionnels, et veiller au respect des droits fondamentaux (dignité, vie privée, liberté d’aller et venir dans les limites légalement admises).
Références clés (documents HAS / ANESM cités dans l’index que vous avez fourni) : la recommandation « Repérage des risques de perte d’autonomie — volet EHPAD », la « Fiche repère : Le projet personnalisé (volet EHPAD) », l’outil/guide « Prise en charge médicamenteuse en EHPAD (outil d’amélioration) », et le guide « Recueillir le point de vue des personnes hébergées ou accueillies en EHPAD ». Si vous voulez, je peux vous fournir les liens directs ou ouvrir et synthétiser un ou plusieurs de ces documents pour extraire actions / modèles pratiques.